Гиперадренокортицизм, или синдром Кушинга, — серьезное гормональное заболевание, затрагивающее людей и домашних животных, включая хорьков. В статье рассмотрим основные признаки, причины, методы диагностики и лечения этого состояния. Понимание гиперадренокортицизма важно для владельцев хорьков, так как ранняя диагностика и лечение могут улучшить качество жизни питомца и предотвратить осложнения.
Диагностика синдрома Иценко-Кушинга
При возникновении данной проблемы следует обратиться к врачу-эндокринологу. Для установления диагноза применяются гормональные тесты. В процессе диагностики осуществляется забор крови для определения уровней АКТГ и кортизола в плазме. Также широко используется метод анализа этих гормонов в моче, собранной за 24 часа. Это позволяет изучить суточные колебания гормонов в организме, так как их концентрация варьируется в течение дня.
Следующим шагом является выяснение причин повышенного уровня кортизола или АКТГ. Если пациент принимает глюкокортикоиды, их следует отменить, после чего повторно проводятся гормональные исследования для подтверждения, что именно они являются причиной изменений.
Основными методами аппаратной диагностики являются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) гипофиза и надпочечников. У большинства пациентов эти исследования помогают обнаружить гипофизарную аденому или двустороннюю гиперплазию надпочечников. Метод МРТ предоставляет более полную информацию, позволяя выявлять микроопухоли диаметром менее 1 см.
Для определения причин необходимо обследовать все эндокринные железы, включая щитовидную, так как баланс в эндокринной системе может быть нарушен из-за любого сбоя. Основным методом обследования является ультразвуковое исследование (УЗИ).
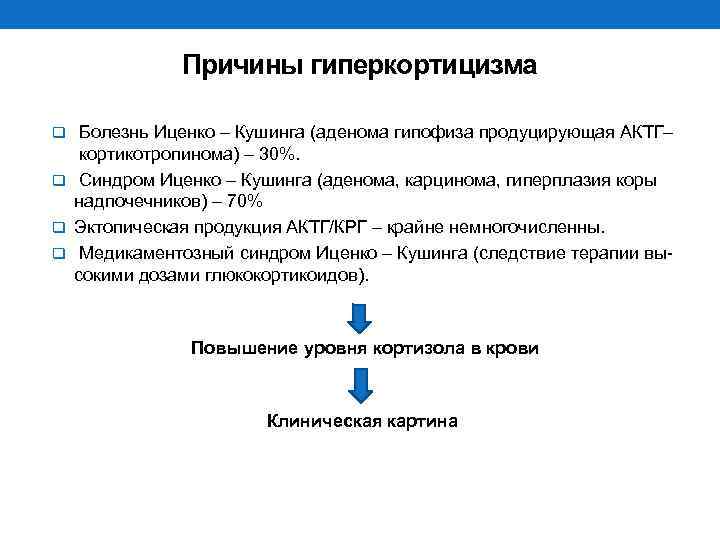
Гиперадренокортицизм, или синдром Кушинга, представляет собой состояние, вызванное избыточной продукцией кортизола. Эксперты отмечают, что основными признаками заболевания являются увеличение массы тела, особенно в области живота, а также изменения кожи, такие как атрофия и появление стрий. Причинами гиперадренокортицизма могут быть как опухоли надпочечников, так и гипофиза, а также экстраадренальные источники секреции кортизола.
Методы лечения зависят от причины заболевания. В случаях, вызванных опухолями, может потребоваться хирургическое вмешательство. В других ситуациях применяются медикаментозные препараты, направленные на снижение уровня кортизола. Важно, чтобы лечение проводилось под контролем специалистов, так как неправильный подход может привести к серьезным осложнениям. Эксперты подчеркивают необходимость ранней диагностики и комплексного подхода к терапии для достижения наилучших результатов.
Осложнения синдрома Иценко-Кушинга
При отсутствии лечения заболевание приводит к серьезным осложнениям:
- Инсульт.
- Хроническая почечная недостаточность.
- Сердечная недостаточность.
- Остеопороз и переломы позвоночника.
- Надпочечниковый криз.
- Тяжелые болезни кожи (нагноения, фурункулез, поражения грибками).
- Мочекаменная болезнь.
- Сахарный диабет.
- Психические расстройства.
- У женщин — выкидыши при беременности.
| Признак/Категория | Причины | Методы лечения |
|---|---|---|
| Клинические признаки | ||
| Полиурия/Полидипсия (учащенное мочеиспускание/повышенная жажда) | Повышенный уровень кортизола подавляет действие антидиуретического гормона (АДГ) на почки, увеличивая выведение воды. | Симптоматическое лечение, направленное на устранение основной причины. |
| Полифагия (повышенный аппетит) | Кортизол стимулирует глюконеогенез и липолиз, что приводит к повышению уровня глюкозы в крови и, как следствие, к чувству голода. | Коррекция диеты, контроль веса. |
| Ожирение (центральное, “яблоко”) | Кортизол способствует перераспределению жира в центральные области тела (живот, лицо, шея). | Диета, физические нагрузки, медикаментозное снижение уровня кортизола. |
| Атрофия мышц, слабость | Кортизол обладает катаболическим действием на белки, разрушая мышечную ткань. | Физиотерапия, анаболические стероиды (в некоторых случаях), снижение уровня кортизола. |
| Истончение кожи, легкое образование синяков | Кортизол ослабляет коллагеновые волокна в коже и стенках кровеносных сосудов. | Уход за кожей, защита от травм. |
| Выпадение шерсти/волос, алопеция | Кортизол нарушает цикл роста волосяных фолликулов. | Специфическое лечение, направленное на снижение уровня кортизола. |
| Одышка, учащенное дыхание | Увеличение объема живота из-за ожирения, слабость дыхательных мышц. | Снижение веса, физические нагрузки. |
| Хромота, боли в суставах | Остеопороз, мышечная слабость. | Обезболивающие, хондропротекторы, снижение уровня кортизола. |
| Лабораторные признаки | ||
| Повышенный уровень кортизола в крови/моче | Опухоли надпочечников, опухоли гипофиза (болезнь Кушинга), ятрогенный гиперадренокортицизм (прием глюкокортикоидов). | Диагностика и лечение основной причины. |
| Повышенный уровень АКТГ (при гипофизарной форме) | Опухоль гипофиза, продуцирующая АКТГ. | Хирургическое удаление опухоли, лучевая терапия, медикаментозное лечение. |
| Пониженный уровень АКТГ (при надпочечниковой форме) | Опухоль надпочечников, продуцирующая кортизол, подавляющая выработку АКТГ гипофизом. | Хирургическое удаление опухоли надпочечника. |
| Повышенный уровень глюкозы в крови | Кортизол стимулирует глюконеогенез и снижает чувствительность тканей к инсулину. | Диета, инсулинотерапия (при необходимости), снижение уровня кортизола. |
| Повышенный уровень щелочной фосфатазы | Кортизол индуцирует синтез изофермента щелочной фосфатазы в печени. | Снижение уровня кортизола. |
| Причины | ||
| Опухоль гипофиза (болезнь Кушинга) | Аденома гипофиза, продуцирующая избыток АКТГ, который стимулирует надпочечники к выработке кортизола. | Хирургическое удаление опухоли (транссфеноидальная аденомэктомия), лучевая терапия, медикаментозное лечение (кетоконазол, митотан, пасиреотид). |
| Опухоль надпочечников | Аденома или карцинома надпочечника, самостоятельно продуцирующая избыток кортизола. | Хирургическое удаление надпочечника (адреналэктомия), медикаментозное лечение (митотан). |
| Ятрогенный гиперадренокортицизм | Длительное применение экзогенных глюкокортикоидов (например, преднизолона) в высоких дозах. | Постепенное снижение дозы глюкокортикоидов под контролем врача, переход на альтернативные методы лечения. |
| Эктопическая продукция АКТГ | Опухоли вне гипофиза (например, мелкоклеточный рак легкого, карциноидные опухоли), продуцирующие АКТГ. | Лечение основной опухоли (хирургия, химиотерапия, лучевая терапия), медикаментозное снижение уровня кортизола. |
| Методы лечения | ||
| Хирургическое лечение | Удаление опухоли гипофиза (транссфеноидальная аденомэктомия) или надпочечника (адреналэктомия). | Высокая эффективность, но сопряжено с рисками. Требует тщательной предоперационной подготовки и послеоперационного контроля. |
| Лучевая терапия | Облучение опухоли гипофиза для уменьшения ее размера и снижения выработки АКТГ. | Используется при невозможности хирургического удаления или в качестве дополнительного метода. Эффект развивается медленно. |
| Медикаментозное лечение | Препараты, подавляющие синтез кортизола (кетоконазол, митотан, метирапон), или блокирующие действие АКТГ (пасиреотид). | Используется для контроля симптомов, подготовки к операции, при неоперабельных опухолях. Требует регулярного мониторинга. |
| Симптоматическое лечение | Контроль уровня глюкозы в крови, коррекция электролитных нарушений, лечение остеопороза, контроль артериального давления. | Направлено на облегчение состояния пациента и предотвращение осложнений. |
| Отмена экзогенных глюкокортикоидов | Постепенное снижение дозы глюкокортикоидов под контролем врача. | Требует осторожности, чтобы избежать развития надпочечниковой недостаточности. |
Интересные факты
Вот несколько интересных фактов о гиперадренокортицизме:
-
Синдром Кушинга: Гиперадренокортицизм, также известный как синдром Кушинга, может быть вызван как эндогенными, так и экзогенными факторами. Эндогенные причины включают опухоли гипофиза (аденомы), которые вырабатывают адренокортикотропный гормон (АКТГ), а экзогенные причины часто связаны с длительным приемом кортикостероидов для лечения других заболеваний.
-
Признаки и симптомы: Одним из наиболее характерных признаков гиперадренокортицизма является “лунообразное” лицо, которое возникает из-за отложений жира в области лица. Другие симптомы включают увеличение веса, особенно в области живота, истончение кожи, легкие синяки и мышечную слабость.
-
Методы лечения: Лечение гиперадренокортицизма зависит от его причины. В случае опухолей может потребоваться хирургическое вмешательство для их удаления. В некоторых случаях используются медикаменты, которые блокируют выработку кортизола, такие как кетоконазол или метирепон. Важно также учитывать, что при экзогенном гиперадренокортицизме может быть достаточно постепенного снижения дозы кортикостероидов под наблюдением врача.

Методы лечения заболеваний надпочечников
Врачи-эндокринологи клиники «Семейный доктор» обладают необходимыми знаниями и опытом для диагностики различных заболеваний надпочечников. Если у вас появились настораживающие симптомы, важно как можно скорее обратиться к специалисту, чтобы начать лечение на ранних стадиях заболевания. Раннее вмешательство способствует достижению наилучших и быстрых результатов.
При выявлении патологии назначается лечение, которое зависит от характера обнаруженных нарушений. Если заболевание надпочечников является следствием другого недуга, необходимо сначала устранить основную причину. Для облегчения состояния пациента может быть применена симптоматическая терапия.
Гормональная терапия
Основное направление лечения заключается в восстановлении нормального гормонального баланса. При недостаточности коры надпочечников проводится гормональная заместительная терапия.
Хирургическое лечение
Если возникают опухолевые процессы, может потребоваться хирургическое вмешательство.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые смогут правильно диагностировать и назначить необходимое лечение.
Оцените, насколько был полезен материал.
Спасибо за вашу оценку!
Лечение болезни Иценко-Кушинга: какие методы применяются?

Медикаментозное лечение
Одним из ключевых способов лечения болезни Иценко-Кушинга является медикаментозная терапия. В этом процессе применяются препараты, которые помогают снизить уровень кортизола в крови.
- Кетоконазол: воздействует на начальных стадиях заболевания, уменьшая продукцию кортизола в надпочечниках;
- Метипред: глюкокортикостероид, используемый для уменьшения воспалительных процессов и подавления иммунной активности;
- Дексаметазон: препарат, который тормозит функции гипофиза и снижает выделение кортизола.
Хирургическое лечение
Если медикаментозное лечение не дает нужного эффекта, то показано хирургическое вмешательство с удалением опухоли из гипофиза (если это вызывает заболевание), надпочечников или хромофобной клетки в поджелудочной железе.
Лучевая терапия
В случае рецидива болезни или если хирургическое лечение невозможно, рекомендуется применение лучевой терапии. Основная задача этой терапии заключается в разрушении клеток, которые производят избыточное количество кортизола.
Последствия пародонтоза
Пародонтоз – серьезное заболевание, и он может привести к весьма опасным последствиям:
- Периодонтиту
- Язвенному гингивиту
- Ретроградному пульпиту
- Периоститу
- Остеомиелиту костей челюсти
- Повышенной нагрузки на зубы, которые на затронуты пародонтозом
- Невозможности протезирования
- Альвеолярной пиорее
- Проблемам с желудком из-за бактерий в полости рта и недостаточного пережевывания пищи
- Гнойной интоксикации организма
- Лимфадениту – воспалению лимфатической системы
Пародонтоз может спровоцировать смерть от тяжелых заболеваний
В Каролинском институте в Швеции завершилось масштабное исследование, которое длилось 16 лет и охватило более трех тысяч пациентов. Ученые выяснили, что у молодых людей, страдающих одновременно от серьезных заболеваний и пародонтоза, риск преждевременной смерти значительно выше по сравнению с теми, кто не сталкивается с этой проблемой. В ходе исследования было зарегистрировано 110 случаев летального исхода, и большинство из этих пациентов имели диагноз пародонтит. Средний возраст умерших составил 47 лет.
Бригитта Седер, возглавляющая исследование, отмечает, что если пародонтоз уже проявляется и приводит к потере зубов, то он, как правило, развивается не менее 15 лет, что означает, что он успел нанести организму серьезный ущерб. Таким образом, это заболевание может представлять собой гораздо большую угрозу, чем считалось ранее.
К сожалению, пародонтоз в основном возникает из-за внутренних факторов, а не только из-за недостаточной гигиены полости рта. Тем не менее, поддержание хорошей гигиены является одним из немногих способов, позволяющих хоть как-то повлиять на течение этого заболевания. Даже если вы находитесь в группе риска, тщательный уход за полостью рта может помочь избежать развития пародонтоза.
Пародонтоз и рак молочной железы
Некоторое время назад была обнаружена связь между пародонтозом и раковыми опухолями легких, поджелудочной, шеи, головы, пищевода и ротовой полости. На фоне этого ученые из университета Буффало, также исследовавшие связь между курением и пародонтозом, решили выяснить, нет ли зависимости между пародонтозом и раком молочной железы. Это было сделано потому, что в тканях рака груди были найдены те же микроорганизмы, что и в ротовой полости при пародонтозе.
Проведенное исследование было весьма масштабным – за 73 тысячам женщин наблюдали от 6 до 7 лет. Из них 2100 заболели раком, причем большинство из них курили и болели пародонтозом. У тех, кто курил, но бросил за 20 лет до образования рака, риск рака молочной железы оказался выше на 26% чем у женщин без пародонтоза, а у тех, кто болел пародонтозом и не курил – выше на 12%. Таким образом удалось выяснить, что не только курение, но и пародонтоз влияют на рак молочной железы, хотя точные механизмы влияния пока не установлены.
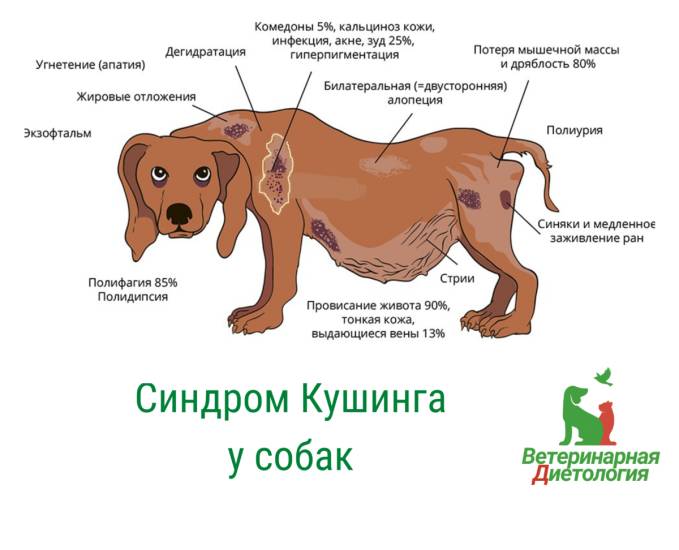
Причины возникновения заболеваний надпочечников у хорьков
Хотя механизмы, приводящие к заболеваниям надпочечников у хорьков, остаются неясными и продолжаются исследования в этой области, большинство теорий выделяют две основные причины:
-
Ранняя стерилизация и кастрация. Многие заводчики предпочитают проводить стерилизацию хорьков в возрасте 5-6 недель. Это может привести к тому, что организм животного начинает компенсировать нехватку половых гормонов. Влияние гипофиза на развитие семенников через фолликулостимулирующий гормон (ФСГ) остается актуальным, и такая компенсаторная реакция является естественной. Заболевания надпочечников также наблюдаются у хорьков, стерилизованных после достижения половой зрелости, но это происходит значительно реже и считается исключением.
-
Увеличение фотопериода. Из-за искусственного содержания в неволе многие хорьки адаптировались к условиям жизни своих владельцев. В вечернее время они могут подвергаться воздействию искусственного света в течение четырех-пяти часов, что добавляется к естественному освещению в течение дня. Это сокращает время, которое они проводят в темноте, что, в свою очередь, снижает выработку мелатонина. Низкий уровень мелатонина может вызывать гиперактивность надпочечников. Хорьки нуждаются в полной темноте не менее 12 часов в сутки.
Таким образом, можно сделать вывод, что развитие гиперадренокортицизма у хорьков обусловлено множеством факторов, и это заболевание является полиэтиологичным. Кроме влияния окружающей среды, некоторые хорьки могут иметь генетическую предрасположенность к патологиям надпочечников.
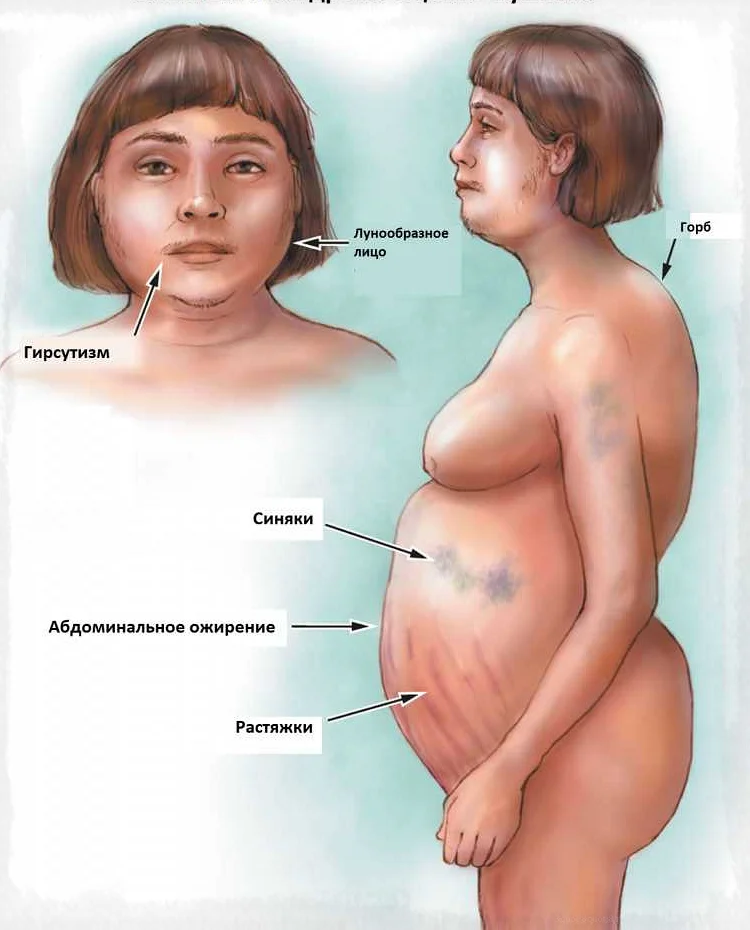
Болезнь Иценко – Кушинга – симптомы и признаки
Изменение гормонального равновесия, возникающее у пациентов с болезнью
Иценко – Кушинга вследствие гиперсекреции кортикостероидов
надпочечниками, приводит к сбою в функционировании костно-мышечной,
нервной, сердечно-сосудистой, пищеварительной, половой, дыхательной
систем. Кроме того, значительной перестройке подвергаются метаболические
процессы и сфера психики.
У больных отмечается ожирение кушингоидного типа, развивающееся из-за
нарушения жирового обмена, при этом вес больных увеличивается за счет
жировой ткани на лице, плечах, шее, животе, спине, молочных железах.
Объем подкожно-жировой клетчатки на конечностях уменьшается. Пациенты с
болезнью Иценко – Кушинга имеют характерный лунообразный тип лица с
увеличенной гиперемией (покраснением) кожи, расширенную грудную клетку и
брюшную полость при худых конечностях – матронизм. Кожа сухая, с
признаками шелушения и истончения, с наличием багровых растяжек (стрий)
на молочных железах, животе и плечах. На коже могут появляться акне и
гнойничковые поражения, а также подкожные кровоизлияния. Из-за
избыточной выработки адренокортикотропного гормона на коже могут
появляться участки с гиперпигментацией, особенно в области
постоперационных рубцов и естественных складок кожи.
Со стороны костно-мышечной системы отмечаются атрофия
поперечнополосатой мышечной ткани, которая приводит к проксимальной
миопатии, остеопенический синдром, который приводит к переломам ребер и
других костей за счет процессов остеопороза, и причиняет неприятные
болевые ощущения. Если заболевание возникает в подростковом возрасте,
поражаются зоны роста костей, что приводит к ранней остановке
продольного роста.
Сердечно-сосудистые нарушения при болезни Иценко – Кушинга проявляются в
виде повышения артериального давления, нарушения ритма сердца. венозной
и артериальной недостаточности, тромбоза вен, дистрофических изменениях
сердечной мышцы. Больные подвержены бронхитам, пневмониям, туберкулезу.
Из-за эндокринного дисбаланса наблюдаются изменения и в
функционировании половых желез. У женщин это проявляется повышенным
оволосением лица или всего тела, выпадением волос головы, вторичным
поликистозом яичников, нарушениями менструального цикла – олигоменореей
или аменореей, и, как следствие, бесплодием. У мужчин болезнь Иценко –
Кушинга выражается в эректильной дисфункции, снижении полового влечения и
потенции из-за подавления продуцирования тестикулярных андрогенов.
Заболевание отражается и на функционировании пищеварительной системы, в
результате чего больные предъявляют жалобы на изжогу, боли в области
эпигастрия. При обследовании у них выявляется хронический гастрит,
сахарный диабет, “стероидные” язвы желудка и двенадцатиперстной кишки,
приводящие к желудочно-кишечным кровотечениям. Со стороны
мочевыделительной системы отмечают развитие хронического пиелонефрита,
мочекаменной болезни, нефросклероза, почечной недостаточности, уремии.
При болезни Иценко – Кушинга развивается ряд неврологических нарушений
обратимого и необратимого характера. Болевой и амиотрофический синдромы
при адекватной терапии можно устранить. А стволо-мозжечковый и
пирамидный синдромы, для которых характерны такие признаки, как нистагм,
атаксия, патологические рефлексы, поражение лицевого и подъязычного
нерва с соответствующими клиническими признаками, необратимы даже при
терапии.
Психическая сфера больных испытывает серьезные трансформации, которые
могут сопровождаться неврастеничеким, эпилептиформным, депрессивным или
ипохондрическим расстройствами. Больные обычно предъявляют жалобы на
ухудшение памяти и мышления, апатию, резкую смену настроения. Ряд
пациентов отмечает появление мыслей о суициде.
Иммунная система организма при заболевании Иценко – Кушинга подавляется
имунносупрессивным действием из-за избытка гормонов коры надпочечников,
поэтому у больных отмечается низкий уровень сопротивляемости к
инфекциям, хронизация и вялое течение сопутствующей патологии,
длительное заживление повреждений и травм.
Общая характеристика СДВГ
Синдром дефицита внимания с гиперактивностью (СДВГ) представляет собой поведенческое расстройство, характеризующееся повышенной активностью, импульсивностью и трудностями с концентрацией. Первые признаки этого неврологического расстройства обычно проявляются в детском возрасте.
В середине XIX века врач-психоневролог Генрих Хоффман первым обратил внимание на чрезмерную активность у детей, назвав своего пациента «непоседа Фил». В 60-х годах XX века специалисты начали рассматривать проявления СДВГ как минимальные нарушения работы мозга. Однако лишь в 1980 году синдром был признан отдельным заболеванием.
Согласно статистике, расстройство встречается у мальчиков в два раза чаще, чем у девочек, а его распространенность колеблется от 4 до 28%.
Важно подчеркнуть, что симптомы СДВГ могут проявляться не только у детей, но и у взрослых. Часто оказывается, что первые признаки синдрома у них возникали в возрасте от 5 до 15 лет, но родители не придавали этому значения.
На сегодняшний день нет единого мнения о причинах возникновения СДВГ как у детей, так и у взрослых. Выделяются нейробиологические, нейромедиаторные и нейропсихологические факторы, влияющие на развитие синдрома.
Согласно нейробиологической концепции, нарушения связаны с недостаточной выработкой нейромедиаторов в нейронных сетях головного мозга, таких как дофамин и норадреналин. Дофаминергическая система отвечает за поведение, настроение и когнитивные функции, в то время как норадренергическая система активирует мозг и регулирует движения, эмоции и мотивацию.
Постсинаптические адренорецепторы играют важную роль в нормальном функционировании этих систем, обеспечивая формирование нейронных связей.
Нарушение нейрохимического баланса снижает активирующую функцию ретикулярной формации, что приводит к проблемам с планированием, саморегуляцией и самоконтролем. Стандартные стимулы, такие как зрительные, слуховые и эмоциональные, могут вызывать у человека искаженную реакцию (двигательную или поведенческую). Эту теорию подтверждает снижение симптомов СДВГ у взрослых при использовании агонистов дофаминовых рецепторов.
Нейропсихологическая теория утверждает, что у людей с синдромом наблюдается врожденная незрелость регуляторных систем, таких как базальные ганглии, мозжечок и лобная кора. Эти структуры отвечают за внимание и произвольную двигательную активность, что приводит к задержке в формировании управляющих функций, необходимых для осознанного поведения.
Поэтому детям с СДВГ свойственен низкий уровень произвольного внимания и памяти.
Для вас подарок! В свободном доступе до 04.06
61 проверенный канал из закрытой подборки по поиску работы в IT
Гарантированно найдете работу за 1-2 дня
Чтобы получить подарок, заполните информацию в открывшемся окне
Перейти
Скачать файл
Данные МРТ подтверждают результаты нейропсихологического обследования, показывая сниженную активацию лобной коры и связанных с ней структур мозга.
Распространенные мифы о заболевании
Как показывает статистика, в России мало взрослых с подтвержденным диагнозом СДВГ. Дело в том, что к психотерапевту или психологу обращаются минимальное количество людей, страдающих от симптомов этого расстройства. В нашей стране это считается зазорным. Особенно обращение к психиатру. На Западе наблюдается иная картина. В свое время диагноз СДВГ был поставлен многим знаменитым во всем мире личностям. Среди них Джим Керри, Перис Хилтон, Джастин Тимберлейк и другие. Они не скрывают свои проблемы и тем самым помогают другим людям, призывая их обращаться к специалистам.
Не нужно верить представлению, что диагноз СДВГ, который сейчас на слуху, — это ловкий ход, чтобы скрыть отсутствие должного воспитания у детей и взрослых.
Существуют и другие распространенные ошибочные представления о СДВГ. Вот часть из них:
- Многие считают, что синдром дефицита внимания и гиперактивности ставят сейчас почти всем активным детям. В действительности это не так. Только 6 % населения сталкивается с этим расстройством. Лечение получает лишь 1/3 из них. Чаще всего родители не обращаются к специалистам, в особенности это касается мам и пап девочек.
- Распространено представление, что СДВГ встречается чаще всего у очень активных мальчиков. Это не так. Зачастую у пациентов с этим диагнозом гиперактивность отсутствует. Таких людей окружающие считают ленивыми и даже глупыми. Действительно, синдром чаще диагностируется у мальчиков, чем у девочек.
- Еще одно любопытное заблуждение: СДВГ придумали американцы, которые склонны искать простые ответы на сложные вопросы. Синдром распространен во всех странах, но не везде это расстройство изучено.
- Также есть точка зрения, что виноваты в СДВГ у детей плохие воспитатели, педагоги и родители. Конечно, семья и атмосфера в ней сказываются на ребенке с этим диагнозом, но среди основных причин выступают, всё же, наследственность или изменения в головном мозге человека. Поэтому даже самые талантливые педагоги или идеальные родители не смогут повлиять на поведение ребенка с синдромом.
- Еще один миф связан с тем, что людей с СДВГ не нужно оправдывать, так как они не прикладывают усилия для решения своих проблем. На самом деле, согласно исследованиям на томографах очевидно, что чем больше пациент старается, тем сильнее проявления СДВГ. Попытки сосредоточиться приводят к ухудшению состояния человека, так как отключается лобная кора мозга.
- Самое опасное, но распространенное мнение связано с тем, что дети с СДВГ перерастают эту патологию после подросткового периода. На самом деле, согласно современным исследованиям, симптомы СДВГ проявляются во взрослом возрасте минимум у 50 % людей с этим расстройством.
Популярные статьи
Высокооплачиваемые профессии сегодня и в ближайшем будущем
Дополнительный заработок в Интернете: варианты для новичков и специалистов
Востребованные удаленные профессии: зарабатывайте, не выходя из дома
Разработчик игр: чем занимается, сколько зарабатывает и где учится
Как выбрать профессию по душе: детальное руководство + ценные советы
Такое количество заблуждений связано с тем, что дети и взрослые с этим диагнозом смотрятся нормально и способны выполнять простые обязанности. Проявления синдрома не столь сильны, чтобы человек выглядел тяжело больным в глазах окружающих. Взрослые люди могут настолько приспособиться к симптомам СДВГ, что даже опытный врач не сразу их диагностирует. Особенно если пациент пытается что-то скрыть по тем или иным причинам.
Распространенные мифы о заболевании
В основном нарушения выявляются после компьютерного исследования головного мозга больного.
В заключение важно подчеркнуть, что около 60 % детей, которые страдали СДВГ, отмечают и во взрослом возрасте наличие характерных симптомов расстройства. Проявления могут быть различными
Совсем не обязательно должна присутствовать гиперактивность, как считают многие. Люди с синдромом могут даже не догадываться об истинных причинах своих сложностей в концентрации внимания и прочих проблемах. Они создают семьи, работают в подходящих им сферах деятельности.
Но стоит знать, что возможны осложнения, если не получать необходимую лекарственную и вспомогательную терапию. Если взрослый с СДВГ не наблюдается у психотерапевта, то он может страдать от разного рода зависимостей, быть склонным к депрессивным расстройствам
Таким образом, крайне важно своевременно корректировать проявления синдрома, в том числе используя доступные каждому вспомогательные методы. Тогда качество жизни взрослого с СДВГ будет на высоком уровне
Прогноз и профилактика болезни Иценко-Кушинга
Обязательными элементами прогноза при данной патологии являются возраст пациента, степень тяжести заболевания и его продолжительность.
При отсутствии лечения, особенно если болезнь протекает в тяжелой форме, может развиться почечная недостаточность и септические осложнения, что в свою очередь приводит к необратимым последствиям и может закончиться летальным исходом.
Даже если устранить причины, вызвавшие заболевание, в запущенных случаях вылечить синдром Иценко-Кушинга невозможно, так как различные системы организма уже претерпели патологические изменения. Это приводит к нарушению функционирования сердца, сосудов, костной, мочеполовой и нервной систем, что значительно усложняет прогноз.
При выявлении патологии в молодом возрасте в легкой форме и своевременном лечении существует возможность полного выздоровления.
Лечение синдрома Иценко-Кушинга может занять длительное время — от нескольких месяцев до нескольких лет. Важно строго следовать всем клиническим рекомендациям врача, регулярно проходить анализы и принимать назначенные медикаменты. Необходимо помнить, что даже кратковременное прекращение лечения может привести к повышению уровня кортизола, что, в свою очередь, может спровоцировать рецидив заболевания и увеличить риск осложнений.
Основные меры профилактики:
- своевременное лечение инфекций;
- избегание травм головы;
- минимизация физических и психоэмоциональных нагрузок;
- обеспечение полноценного отдыха;
- регулярные медицинские осмотры, особенно у эндокринолога, гинеколога, невролога и кардиолога.
На фоне синдрома Иценко-Кушинга у мужчин, женщин и детей могут развиваться такие состояния, как диабет, остеопороз, язвенная болезнь, сердечно-сосудистые проблемы, ослабление иммунной системы, мочекаменная болезнь, избыточный вес и многие другие заболевания. Чтобы избежать этих осложнений, крайне важно проводить своевременную диагностику, правильно ставить диагноз и осуществлять грамотное лечение.
Как все-таки вылечить пародонтоз
Информация с интернет-форумов показывает, что очень многие люди все еще путают пародонтоз с пародонтитом – воспалительным заболеванием десен. По этой причине многие описанные в интернете методики лечения пародонтоза не работают, так как на самом деле лечат пародонтит.
О пародонтозе же пользователи форумов в основном отзываются очень плохо – практически ни у кого он полностью не прошел. Многие пишут, что пародонтозом страдали их отцы или матери, и в итоге тем пришлось полностью удалять зубы и ставить протезы – только тогда заболевание, наконец, остановилось. Неплохо люди на сайтах отзываются об укрепляющих уколах, хотя есть целые группы людей, которым уколы совсем не помогают.
Многим врачи прописывают лекарства для облегчения симптомов – в виде мазей, компрессов и т.п. Курсы лечения нужно повторять регулярно, и в целом пародонтоз перестает беспокоить. Также в качестве поддержки помогают различные зубные пасты – пользователи упоминают «Лакалют», «Пародонтоцит» и «Weleda». Также хорошим дополнением будет использование ирригатора.
Пародонтоз до и после лечения
Степени гипертонии и их характеристика
Патологический процесс, связанный с повышением артериального давления, делится на три стадии, каждая из которых имеет свои особенности:
- Показатели тонометра.
- Вовлечение органов-мишеней.
- Продолжительность заболевания.
- Ответ на проводимую терапию.
- Необходимая стратегия лечения.
Гипертоническая болезнь третьей степени представляет собой завершающий этап этого состояния, при котором полное выздоровление становится невозможным, так как организм пациента адаптируется к постоянно высокому уровню артериального давления.
Сравнительная таблица различий:
| 1 степень | 2 степень | 3 степень |
|---|---|---|
| Артериальное давление не превышает 149 на 99. | Уровень давления составляет от 160 до 180 на 100-110. | Показатели тонометра выше 180 на 110. |
| Течение болезни крайне нестабильно, изменения зависят от времени суток и других факторов. Возможны спонтанные улучшения. | Заболевание проявляется выраженным повышением давления. | Состояние пациента стабильно тяжелое. |
| Возможен регресс, даже вероятен. | Улучшения чередуются с ухудшениями состояния. | Самостоятельные улучшения не наблюдаются. |
| Лечение включает изменения в образе жизни, в редких случаях применяются медикаменты. | Комплексное лечение с коррекцией образа жизни и медикаментозным воздействием. | Применяются все доступные методы терапии. |
| Эффективность достигает 90-95%, возможно полное выздоровление. | Полное излечение невозможно, но при адекватном лечении осложнений не возникает, возможно возвращение к нормальной жизни. | Высокая устойчивость к терапии, значительная вероятность летальных исходов (50-65% в течение 5 лет). Лечение направлено на предотвращение патологических изменений в органах и системах, которые могут привести к смерти. |
| Риск серьезных последствий составляет около 2-5% на протяжении 10 лет. | 6-15% | 50-70%, в зависимости от наличия сопутствующих заболеваний и факторов риска. Прогноз на 5-8 лет. |
Согласно классификации Всемирной организации здравоохранения, степень гипертонической болезни указывает лишь на уровень повышения давления, тогда как стадия отражает степень поражения органов-мишеней.
| Стадия 1 | Внутренние органы не повреждены. |
| Стадия 2 | Поражены 1-2 органа, но их функции не нарушены. |
| Стадия 3 | Поражение внутренних органов с нарушением их функций. Вовлечены: мозг, сердце, почки, глазное дно и артерии. |
Пример формулировки диагноза:
- Название заболевания: Гипертоническая болезнь (сокращенно ГБ).
- Степень ГБ: 1 (давление 149/99), 2 (АД в диапазоне 160-180 на 100-110) или 3 (показатель выше 180 на 110).
- Стадия: 1 (без вовлечения органов), 2 (с вовлечением, но без нарушения функции) или 3 (с нарушением функционирования органов).
- Степень риска: 1 (низкий), 2 (средний), 3 (высокий), 4 (крайне высокий).
Таким образом, гипертоническая болезнь третьей степени третьей стадии с риском 3-4 характеризуется высокой летальностью, вероятностью инвалидности и тяжелым течением, что существенно снижает качество жизни.
Относительное улучшение состояния возможно при использовании комплекса медикаментов и коррекции факторов, способствующих летальному исходу.
Лечение нейроциркуляторной дистонии
Лечение НЦД преследует сразу несколько целей:
- снижение силы и частоты приступов;
- устранение конкретных симптомов, вызывающих дискомфорт у пациента;
- стабилизация работы нервной системы, в общем.
Задача врача – правильно подобрать не только лекарственные препараты из различных групп, но и немедикаментозные методы лечения: физиотерапию, ЛФК, массаж, психотерапию и т.п.
Выбор конкретных лекарственных средств зависит от формы и тяжести заболевания. Пациенту могут назначить:
- успокоительные средства для устранения излишней тревожности (персен, препараты на основе валерианы и т.п.);
- снотворные при плохом качестве сна (донормил, золпидем);
- транквилизаторы при наличии выраженных кризов, протекающих по типу панической атаки, а также при неэффективности более мягких средств (афобазол, фенибут, атаракс и т.п.);
- антидепрессанты при чрезмерной апатит, заторможенности, депрессии; улучшают работу сердца, снижают болевые ощущения (пароксетин, сертралин);
- ноотропные средства для улучшения памяти, концентрации внимания и общей стимуляции работы организма (глицин, пирацетам, пантогам);
- препараты для улучшения обмена веществ в головном мозге (актовегин, церебролизин);
- ангиопротекторы для восстановления полноценного кровоснабжения центральной нервной системы (кавинтон, пентоксифиллин);
- гипотензивные средства из группы адреноблокаторов при повышенном пульсе и артериальном давлении (анаприлин, бисопролол);
- гипертензивные средства при понижении давления (кофеин, мезатон, препараты на основе женьшеня и лимонника);
- антиоксиданты, способствующие укреплению организма, в целом (янтарная кислота, мексидол);
- поливитаминные средства, а также препараты с повышенным содержанием витаминов группы B для улучшения нервной проводимости (мильгамма, нейромультивит).
Подбор конкретной комбинации средств, их дозировки и режима приема осуществляется только врачом в зависимости от клинической ситуации и индивидуальных особенностей организма пациента.
Немедикаментозные методы лечения НЦД используются в качестве дополнения к лекарствам. Их задача заключается в укреплении организма и повышении его сопротивляемости. Наиболее востребованными являются:
- физиотерапия: лазерное лечение, магнитотерапия, электро- или фонофорез, электросон;
- массаж шейно-воротниковой зоны и общий;
- лечебная физкультура;
- иглорефлексотерапия;
- разнообразные расслабляющие процедуры: обертывания, флоатинг, аппликации и т.п.;
- психотерапия;
- санаторно-курортное лечение.
Важно помнить, что большинство этих методик может использоваться только вне обострения.
Симптомы
Симптоматика нейроциркуляторной дистонии весьма разнообразна и служит основой для классификации этого состояния. Тем не менее, можно выделить несколько общих признаков, которые встречаются у большинства форм НЦД:
- частые колебания настроения;
- постоянная усталость и сонливость;
- нехватка энергии, слабость;
- ощущение комка в горле;
- повышенное потоотделение;
- чувствительность к изменениям погоды;
- тревожность;
- ощущение нехватки воздуха и другие.
Обострение данного заболевания может быть вызвано любой стрессовой ситуацией: как избытком положительных, так и отрицательных эмоций, недосыпом или даже простой сменой часовых поясов.
Дают ли инвалидность при ГБ 3 степени?
Несмотря на нормативно установленные правила освидетельствования пациентов, группу с гипертонической болезнью не дают.
Основание для признания инвалидом — поражение органов-мишеней. Больной может претендовать на 3 группу, реже на 2-ю при условии существенного снижения способности к обслуживанию, общению, трудоспособности и т.д. Первая дается на терминальной стадии: такие пациенты долго не живут.
Гипертоническая болезнь 3 стадии характеризуется высокими цифрами АД и тяжелым течением с вероятностью смерти в краткосрочной перспективе. Но это не приговор.
При ответственном подходе к собственной жизни можно добиться стойкой ремиссии. Все в руках пациента. Сидеть или всеми силами бороться — решение личное.
Психологические аспекты и влияние на качество жизни пациентов
Гиперадренокортицизм, также известный как синдром Кушинга, не только оказывает значительное влияние на физическое здоровье пациента, но и затрагивает его психологическое состояние и общее качество жизни. Психологические аспекты данного заболевания могут быть многообразными и варьироваться от легких эмоциональных расстройств до серьезных психических заболеваний.
Одним из наиболее распространенных симптомов у пациентов с гиперадренокортицизмом является депрессия. Исследования показывают, что уровень депрессии у таких пациентов может быть значительно выше, чем в общей популяции. Это связано с изменениями в гормональном фоне, которые влияют на нейрохимические процессы в мозге. Высокий уровень кортизола, характерный для гиперадренокортицизма, может приводить к снижению уровня серотонина и дофамина, что, в свою очередь, вызывает ухудшение настроения и общее чувство безысходности.
Кроме того, у пациентов часто наблюдаются тревожные расстройства. Постоянное беспокойство о своем здоровье, изменениях в внешности и социальной изоляции может усугублять состояние. Пациенты могут испытывать страх перед общественными ситуациями, что приводит к избеганию общения и снижению социальной активности. Это может создавать замкнутый круг, в котором физические симптомы заболевания усугубляют психологические проблемы, а последние, в свою очередь, ухудшают общее состояние здоровья.
Изменения в внешности, такие как увеличение веса, отечность, акне и изменение цвета кожи, также могут оказывать негативное влияние на самооценку и уверенность в себе. Пациенты могут испытывать стыд и комплексы, что может приводить к социальной изоляции и снижению качества жизни. Важно отметить, что такие изменения могут быть особенно тяжелыми для молодых людей, которые находятся в процессе формирования своей идентичности.
Лечение гиперадренокортицизма, как правило, включает не только медицинские и хирургические методы, но и психологическую поддержку. Психотерапия, включая когнитивно-поведенческую терапию, может быть полезной для пациентов, страдающих от депрессии и тревожности. Психотерапевты могут помочь пациентам справиться с негативными мыслями и эмоциями, а также разработать стратегии для улучшения качества жизни.
Группы поддержки также могут сыграть важную роль в процессе восстановления. Общение с людьми, которые сталкиваются с аналогичными проблемами, может помочь пациентам почувствовать себя менее одинокими и получить полезные советы по управлению симптомами и улучшению психоэмоционального состояния.
В заключение, гиперадренокортицизм оказывает значительное влияние на психологическое состояние пациентов, что требует комплексного подхода к лечению. Важно учитывать не только физические, но и психологические аспекты заболевания, чтобы обеспечить пациентам наилучшее качество жизни и помочь им справиться с вызовами, которые оно приносит.
Вопрос-ответ
Как выглядит лицо при синдроме Кушинга?
Клинические проявления синдрома Кушинга включают: лунообразное лицо с плеторической внешностью, центральный тип ожирения с видными надключичными и надшейными скоплениями жировой ткани (бычий горб).
Можно ли вылечить синдром Кушинга без операции?
Можно ли вылечиться от синдрома Кушинга? Устранив причину, синдром Кушинга можно полностью вылечить. При правильной диагностике и лечении от этого заболевания точно можно избавиться.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Если вы замечаете у себя или близких такие признаки, как резкое увеличение веса, особенно в области живота, изменения в коже (появление растяжек, акне), повышенная утомляемость или изменения в настроении, обязательно проконсультируйтесь с врачом для дальнейшего обследования.
СОВЕТ №2
Следите за уровнем стресса. Поскольку стресс может быть одной из причин гиперадренокортицизма, важно развивать навыки управления стрессом. Практикуйте релаксацию, медитацию или занятия спортом, чтобы снизить уровень кортизола в организме.
СОВЕТ №3
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к заболеваниям эндокринной системы, важно регулярно проверять уровень гормонов и состояние надпочечников. Это поможет выявить проблему на ранней стадии и начать лечение.
СОВЕТ №4
Обсудите с врачом возможные методы лечения. Гиперадренокортицизм может требовать различных подходов, включая медикаментозное лечение, хирургическое вмешательство или изменение образа жизни. Не стесняйтесь задавать вопросы и обсуждать все доступные варианты с вашим врачом.
Гиперадренокортицизм, также известный как синдром Кушинга, не только оказывает значительное влияние на физическое здоровье пациента, но и затрагивает его психологическое состояние и общее качество жизни. Психологические аспекты данного заболевания могут быть многообразными и варьироваться от легких эмоциональных расстройств до серьезных психических заболеваний.
Одним из наиболее распространенных симптомов у пациентов с гиперадренокортицизмом является депрессия. Исследования показывают, что уровень депрессии у таких пациентов может быть значительно выше, чем в общей популяции. Это связано с изменениями в гормональном фоне, которые влияют на нейрохимические процессы в мозге. Высокий уровень кортизола, характерный для гиперадренокортицизма, может приводить к снижению уровня серотонина и дофамина, что, в свою очередь, вызывает ухудшение настроения и общее чувство безысходности.
Кроме того, у пациентов часто наблюдаются тревожные расстройства. Постоянное беспокойство о своем здоровье, изменениях в внешности и социальной изоляции может усугублять состояние. Пациенты могут испытывать страх перед общественными ситуациями, что приводит к избеганию общения и снижению социальной активности. Это может создавать замкнутый круг, в котором физические симптомы заболевания усугубляют психологические проблемы, а последние, в свою очередь, ухудшают общее состояние здоровья.
Изменения в внешности, такие как увеличение веса, отечность, акне и изменение цвета кожи, также могут оказывать негативное влияние на самооценку и уверенность в себе. Пациенты могут испытывать стыд и комплексы, что может приводить к социальной изоляции и снижению качества жизни. Важно отметить, что такие изменения могут быть особенно тяжелыми для молодых людей, которые находятся в процессе формирования своей идентичности.
Лечение гиперадренокортицизма, как правило, включает не только медицинские и хирургические методы, но и психологическую поддержку. Психотерапия, включая когнитивно-поведенческую терапию, может быть полезной для пациентов, страдающих от депрессии и тревожности. Психотерапевты могут помочь пациентам справиться с негативными мыслями и эмоциями, а также разработать стратегии для улучшения качества жизни.
Группы поддержки также могут сыграть важную роль в процессе восстановления. Общение с людьми, которые сталкиваются с аналогичными проблемами, может помочь пациентам почувствовать себя менее одинокими и получить полезные советы по управлению симптомами и улучшению психоэмоционального состояния.
В заключение, гиперадренокортицизм оказывает значительное влияние на психологическое состояние пациентов, что требует комплексного подхода к лечению. Важно учитывать не только физические, но и психологические аспекты заболевания, чтобы обеспечить пациентам наилучшее качество жизни и помочь им справиться с вызовами, которые оно приносит.
Гиперадренокортицизм, также известный как синдром Кушинга, не только оказывает значительное влияние на физическое здоровье пациента, но и затрагивает его психологическое состояние и общее качество жизни. Психологические аспекты данного заболевания могут быть многообразными и варьироваться от легких эмоциональных расстройств до серьезных психических заболеваний.
Одним из наиболее распространенных симптомов у пациентов с гиперадренокортицизмом является депрессия. Исследования показывают, что уровень депрессии у таких пациентов может быть значительно выше, чем в общей популяции. Это связано с изменениями в гормональном фоне, которые влияют на нейрохимические процессы в мозге. Высокий уровень кортизола, характерный для гиперадренокортицизма, может приводить к снижению уровня серотонина и дофамина, что, в свою очередь, вызывает ухудшение настроения и общее чувство безысходности.
Кроме того, у пациентов часто наблюдаются тревожные расстройства. Постоянное беспокойство о своем здоровье, изменениях в внешности и социальной изоляции может усугублять состояние. Пациенты могут испытывать страх перед общественными ситуациями, что приводит к избеганию общения и снижению социальной активности. Это может создавать замкнутый круг, в котором физические симптомы заболевания усугубляют психологические проблемы, а последние, в свою очередь, ухудшают общее состояние здоровья.
Изменения в внешности, такие как увеличение веса, отечность, акне и изменение цвета кожи, также могут оказывать негативное влияние на самооценку и уверенность в себе. Пациенты могут испытывать стыд и комплексы, что может приводить к социальной изоляции и снижению качества жизни. Важно отметить, что такие изменения могут быть особенно тяжелыми для молодых людей, которые находятся в процессе формирования своей идентичности.
Лечение гиперадренокортицизма, как правило, включает не только медицинские и хирургические методы, но и психологическую поддержку. Психотерапия, включая когнитивно-поведенческую терапию, может быть полезной для пациентов, страдающих от депрессии и тревожности. Психотерапевты могут помочь пациентам справиться с негативными мыслями и эмоциями, а также разработать стратегии для улучшения качества жизни.
Группы поддержки также могут сыграть важную роль в процессе восстановления. Общение с людьми, которые сталкиваются с аналогичными проблемами, может помочь пациентам почувствовать себя менее одинокими и получить полезные советы по управлению симптомами и улучшению психоэмоционального состояния.
В заключение, гиперадренокортицизм оказывает значительное влияние на психологическое состояние пациентов, что требует комплексного подхода к лечению. Важно учитывать не только физические, но и психологические аспекты заболевания, чтобы обеспечить пациентам наилучшее качество жизни и помочь им справиться с вызовами, которые оно приносит.